زخم پای دیابتی
اگر بیماری دیابت کنترل و درمان نشود ممکن است منجر به بروز زخم پای دیابتی و آسیب دائمی شده و در نهایت تحرک شما را تحت تاثیر قرار دهد.
طبق گفته انجمن پزشکی پدیتریک آمریکا ( APMA )، حدود ۱۵ درصد از افراد مبتلا به دیابت از زخم پای دیابتی رنج می برند.
توانایی تشخیص علائم زخم پای دیابتی، بسیار مهم است. چون زخمی که به موقع تشخیص و درمان نشود می تواند سبب آسیب دائمی در فرد شود.
طبق گزارش APMA، جراحات ناشی از دیابت عامل اصلی قطع عضو نیستند، با این حال مراقبت و درمان مناسب زخم می تواند احتمال مداخله جراحی، عفونت و تغییر شکل پا را به حداقل برساند.
قبل از آنکه بخواهیم در رابطه با روش های درمان زخم پای دیابتی صحبت کنیم، بهتر است بدانیم زخم دیابتی چیست، چگونه ایجاد می شود و چه مشکلاتی را می تواند برای افراد مبتلا به بیماری دیابت در پی داشته باشد، علل، علائم و درمان آن چیست!
زخم پای دیابتی چیست؟
زخم پای دیابتی به زخم هایی گفته می شود که بر روی اندام های پایینی ( بر روی پاها ) افراد دیابتی رخ می دهد.
درصد زیادی از افراد مبتلا به بیماری دیابت، در طول زندگی خود حداقل یکبار این نوع از زخم ها را تجربه می کنند.
خطر عمل جراحی آمپوتاسیون ( قطع عضو )، زمانی که زخم در اندام های پایینی ایجاد می شود، 8 برابر افزایش می یابد.
زخم پای دیابتی در افراد مبتلا به دیابت نوع 1 و نوع 2 دیده می شود.
علل ایجاد زخم پای دیابتی
یکی از نکات مهم و البته نگرانی اصلی پزشکان در رابطه با زخم های ناشی از دیابت در افراد، درمان نامناسب و کنترل نشده یا به تاخیر انداختن درمان بیماری دیابت است.
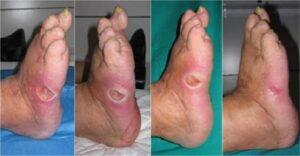
مشکلات ناشی از بیماری های عروقی و نوروپاتی محیطی می تواند در پی بیماری دیابت رخ دهد.
در این بیماری ها، رگ های خونی کوچک در بخش های مختلف از بدن به ویژه در اندام های انتهایی بدن مانند دست ها و پاها، باریکتر شده و عمل گردش خون را به این مناطق کاهش می دهند.
کمبود گردش خون می تواند منجر به کاهش مقدار اکسیژن و مواد مغذی در بافت بدن و اعصاب شود که آن ها برای درمان زخم بسیار ضروری هستند.
با گذر زمان و درمان نشدن یا کنترل نکردن بیماری دیابت، ممکن است اعصاب در این مناطق آسیب ببیند و احساس درد، دما و حس لامسه در این قسمت از بدن، کاهش یابد و بیماران را در برابر ایجاد زخم آسیب پذیرتر سازد.
انواع زخم دیابتی
لازم است توجه داشته باشید که برای فرد مبتلا به بیماری دیابت، هر زخم کوچکی می تواند تبدیل به یک تهدید جدی شود. بنابراین زخم ها نیاز به درمان و مراقبت فوری دارند.
شایع ترین نوع زخم دیابت شامل زخم های ناشی از منشاء خارجی و جراحات ناشی از منشاء داخلی می شود.
زخم های ناشی از منشاء خارجی
با توجه به نوروپاتی محیطی، زخم های ناشی از منشاء خارجی مانند برش پوست، سوختگی، ضربه و کبودی است که ممکن است بیماران دیابتی آن ها را نادیده بگیرند. اگر درمان و مراقبت زخم های خارجی به تاخیر بیانجامد می تواند بیمار را در معرض خطر مشکلات بعدی قرار دهد.
زخم های ناشی از منشاء داخلی
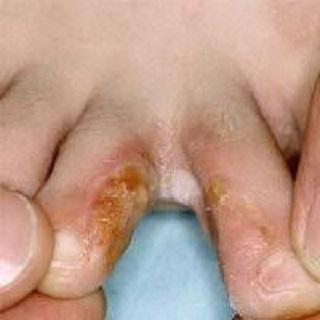
زخم های ناشی از منشاء داخلی شامل زخم های پوستی، زخم ناخن انگشت و یا کولوس می باشد که می تواند منجر به از بین رفتن پوست و بافت اطراف شده و خطر ابتلا به عفونت های باکتریایی را افزایش دهد.
علائم و نشانه های زخم دیابتی
زخم دیابتی ممکن است با عللائم و نشانه های زیر همراه باشد:
- درد مزمن
- علائم التهاب مانند تورم، قرمزی، افزایش دما در اطراف زخم، درد و از دست دادن عملکرد آن قسمت از بدن
- علائم عفونت مانند چرک، زهکشی، بوی بد و بافت مرده
- رخوت جدید و ملال ( علائم آسیب عصبی )
- تب و لرز ( علائم عفونت به تدریج بدتر شده که خطرناک و تهدید کننده باشد. )
چه افرادی در معرض خطر ابتلا به زخم دیابتی هستند؟
زمانی که بدن به مدت طولانی دارای سطح بالایی از گلوکز خون باشد، عملکرد سیستم ایمنی بدن دچار مشکل می شود.
به علت کاهش یافتن جریان خون و آسیب دیدگی اعصاب، افرادی که دیابت آن ها کنترل نشده باشد نسبت به افراد دیگر بیشتر در معرض خطر ابتلا به زخم مزمن و زخم عفونی هستند.
این خطر برای بیماران دیابتی که دچار بیماری های مزمن دیگری مانند آترواسکلروز، کلسترول بالا، چاقی و یا ایدز هستند، افزایش می یابد.
سایر افرادی که در معرض زخم ها دیابتی هستند عبارتند از:
- افراد دیابتی که دارای رژیم ناسالم هستند.
- افراد سیگاری
- افرادی که فعالیت بدنی ندارند و ورزش نمی کنند.
- فرد مبتلا به دیابتی که دارای شغل خطرناک باشد مانند کارهایی که شامل کار کردن با ماشین آلات سنگین، استفاده از ابزارهای تیز برای ساخت و ساز و یا در رشته های خشن و رزمی فعالیت داشته باشد در معرض خطر بیشتری است.
درمان دیابت زخم پای دیابتی در تبریز
بهترین درمان برای زخم های دیابتی و زخم پای دیابتی، پیش گیری است. اما اگر که جراحت رخ دهد، درمان می تواند شامل موارد زیر باشد:
- تمیز کردن زخم ها و استفاده از پانسمان های نوین
- مصرف آنتی بیوتیک: برای زخم های عفونی و یا پیشگیری از عفونت زخمی که در معرض خطر ابتلا به عفونت باشد.
- جراحی: در این حالت متخصص زخم، بافت مرده و عفونی را به طور کامل با وسیله مخصوص تراشیده و بافت سالم و قابل درمان می شود.
- مراجعه به کلینیک تخصصی درمان زخم
- ازن تراپی ( اوزون تراپی )
- وکیوم تراپی
- درمان PRP
- آمپوتاسیون: زمانی که زخم دچار یک عفونت جدی شده باشد به تشخیص کارشناس زخم، عمل قطع عضو یا آمپوتاسیون انجام می گیرد.
پیشگیری از بروز زخم دیابتی
پیشگیری از ایجاد زخم دیابتی برای افرادی که مبتلا به بیماری دیابت هستند بسیار ضروری است. اینکار می تواند داشتن یک زندگی سالم و طبیعی را برای آن ها تضمین کند. لازم است به یاد داشته باشید که زخم دیابتی می تواند در برخی از موارد حتی شما را ناتوان و خطر جدی برای حیات شما باشد.
مهم ترین راه های پیشگیری از زخم دیابت به شرح زیر است:
کنترل کردن بیماری دیابت زیر نظر پزشک متخصص به منظور درمان و تغییر شیوه زندگی که شامل تغذیه سالم، ورزش منظم، سیگار نکشیدن و نظارت منظم بر سطح قند خون می شود.
با دقت ناخن های خود را کوتاه کنید، برای اینکار می توانید از افراد نزدیک خود کمک بگیرید.
به طور روزانه جوراب های خود را بشویید. جوراب تمیز و خشک پا کنید، جوراب از پاهای شما محافظت می کند. هرگز پا برهنه راه نروید. ( از جوراب های ساق بلند و تنگ که ممکن است جریان خون به سمت به پاهایتان را کاهش دهد، استفاده نکنید. )
عفونت زخم پای دیابتی
عفونت زخم پای دیابتی، یکی از عوارض خطرناک برای بیماران مبتلا به بیماری دیابت است و اگر درمان نشود می تواند منجر به قطع عضو شود.
بیماران باید برای شستشوی روزانه ی پاها و خشک نگه داشتن پاها آموزش داده شوند و از این موضوع به خوبی آگاه باشند که در صورت مشاهده علائم عفونت پا یا تشکیل زخم جدید، به سرعت به مرکز درمان زخم مراجعه کنند.
ممکن است دکتر زخم قبل از تکمیل نتایج تحقیقات باکتریال و تصویربرداری، مصرف آنتی بیوتیک را تجویز کند. در صورت وجود عفونت شدید برای درمان عفونت با آنتی بیوتیک تزریقی و جراحی دبریدمان ممکن است فرد در کلینیک زخم بستری شود.
آرتروپاتی دیابتی باید زمانی در نظر گرفته شود که علائم عفونت در غیاب زخم وجود داشته باشد. اگر بعد از شروع درمان با آنتی بیوتیک نشانه ای از بهبود زخم مشاهده نشود، عفونت پا و کف پا باید به عنوان عوامل پیچیده حذف شود.
بسیاری از افراد مبتلا به دیابت بلند مدت مستعد آسیب پا، زخم و عفونت هستند، زیرا آنها دچار کنترل گلیکوزمی ضعیف، بیماری عروق محیطی و یا نوروپاتی هستند.
برای این بیماران حتی یک جراحت جزئی پا ممکن است به سرعت منجر به یک زخم عفونی شدید شود. به افراد مبتلا به دیابت شستن روزانه پا، خشک نگهداشتن پاها و معاینه روزانه ی پاها و پیشگیری از گرما و سرمای شدید پاها توصیه می شود.
اگر بیمار دیابتی علائم عفونت و یا شکل گیری زخم جدید مانند شکستگی پوست، تغییر رنگ پوست؛ کبودی و تورم را مشاهده کرد باید سریعا به مرکز درمان زخم مراجعه کند تا از عوارض خطرناک همچون قطع عضو پیشگیری شود.
مراقبت نامناسب از زخم پای دیابتی می تواند منجر به افزایش خطر ابتلا به عفونت شود. پیشگیری و مراقبت از زخم های پای دیابتی برای تمام افراد مبتلا به دیابت، اولویت اول است.
تقریبا 15 تا 25 درصد از بیماران دیابتی یک بار زخم پا را در طول عمر خود تجربه می کنند. اگر این زخم ها تحت درمان قرار نگیرند، به سرعت آلوده می شوند و نیاز به درمان های پیشرفته و پرهزینه خواهند داشت.
مراقبت از زخم پای دیابتی
همانطور که در اکثر موارد پزشکی گفته می شود، پیشگیری بهتر از درمان است. شستن روزانه پاها با آب و صابون ملایم، استفاده از لوسیون مناسب برای مرطوب نگهداشتن پوست گام های ضروری برای سلامت پا است.
استفاده از کفش مناسب و جوراب های مخصوص برای جلوگیری از اصطکاک پا با کف زمین و کفش ضروری است. ناخن های پا باید به طور مداوم کوتاه و مرتب شوند تا از انباشته شدن آلودگی در زیر ناخن ها جلوگیری شود.
خود بازرسی
افراد مبتلا به دیابت، در مراقبت از اندام های تحتانی خود باید هشیار باشند. بیماران دیابتی مستعد ابتلا به بیماری شریانی محیطی هستند که سبب ضعف گردش خون در پاها و انگشتان پا می شود.
در نتیجه، از دست دادن احساس در پا باعث می شود شما متوجه ایجاد زخم نشوید. به همین علت بازرسی بصری روزانه پاها برای جلوگیری از عفونت های غیرقابل کنترل پا ضروری است.


بدون دیدگاه